«Читают книжки и надувают шарики». Барнаульский врач рассказал, что происходит с человеком в реанимациифото
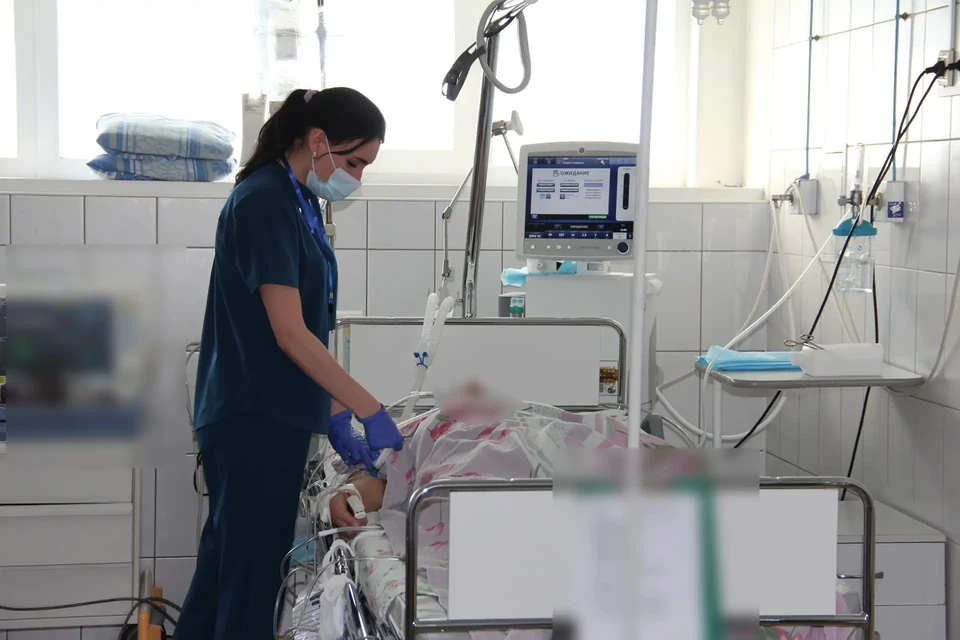
Реанимация – одно из самых загадочных подразделений любой больницы
Фото: Юлия КОРЧАГИНА. Перейти в Фотобанк КП
Реанимация – одно из самых загадочных подразделений любой больницы, окутанное мифами и домыслами. Пациенты обычно плохо помнят, что там с ними происходит, или не помнят совсем. А в фильмах ради драматического эффекта режиссеры нередко упускают или по-своему обыгрывают детали, важные для правдивого представления о работе отделений интенсивной терапии.
Так как же на самом деле там все устроено? Заведующий отделением анестезиологии и реанимации №1 алтайского онкологического диспансера Андрей Назаров приоткрыл завесу тайны, ответив «Комсомолке» на самые распространенные вопросы о работе отделения реанимации и пациентах, которые в нем лежат.

Реанимация – одно из самых загадочных подразделений любой больницы
Фото: Юлия КОРЧАГИНА. Перейти в Фотобанк КП
Почему люди попадают в реанимацию?
Потому что находятся в критическом состоянии между жизнью и смертью. Когда один или сразу несколько органов или систем не могут адекватно выполнять свои функции по жизнеобеспечению организма, отделение реанимации временно берет ответственность за замещение этих функций на себя. Иначе человек просто погибнет.
Причины, по которым может произойти такая ситуация, самые разные: тяжелая травма, резкое ухудшение жизненно важных показателей, острые расстройства, критическое нарушение работы мозга и, в том числе, - послеоперационный период.

Реанимация – одно из самых загадочных подразделений любой больницы
Фото: Юлия КОРЧАГИНА. Перейти в Фотобанк КП
Конечно, не всякая операция требует реанимации, даже если она проводилась под общим наркозом. Например, после удаления щитовидной железы, чаще всего уже через несколько часов пациенты переводятся из палаты пробуждения в общую палату. Но вот при обширных многочасовых хирургических вмешательствах без реанимации не обойтись.
Если речь идет об онкологии, это всегда удаление вместе со злокачественной опухолью целого органа или его части. То есть адекватность выполнения данной функции уже нарушена, и организму нужно время, чтобы приспособиться к новым обстоятельствам.
Кроме того, все пациенты онкологического профиля по определению имеют сниженный иммунитет и почти всегда - выраженную сопутствующую патологию: сердечно-сосудистую, эндокринную или нервной системы. А потому длительный наркоз и кровопотеря создают высокий риск резкого нарушения витальных функций.
Что там с ними делают врачи?
Отделение реанимации буквально «нафаршировано» различными аппаратами и приборами. Одни нужны для оценки жизненных показателей, другие помогают осуществлять функции, которые человек сам пока не в состоянии выполнять.
В реанимации постоянно что-то звенит, пищит и мигает. Каждый пациент круглосуточно подключен как минимум к трем приборам: аппарату непрерывного мониторинга (работы сердца, артериального давления и сатурации крови), перфузору, через который он получает лекарства и инфузомату, который регулирует скорость введения этих лекарств.

Реанимация – одно из самых загадочных подразделений любой больницы
Фото: Юлия КОРЧАГИНА. Перейти в Фотобанк КП
Может также понадобиться аппарат искусственной вентиляции легких (ИВЛ), аппарат для зондового питания, аспиратор для удаления слизи и крови из дыхательных путей и полостей и так далее.
При этом пациент не лежит «мешком». Первые реабилитационные мероприятия, помогающие восстановить качество жизни после тяжелой операции, начинаются именно в реанимации.
Какие-то процедуры пациентам проводят медсестры, например, вибромассаж для профилактики ателектаза легких («слипания» альвеол – легочных пузырьков). Если пациент в сознании, ему делают ингаляции. А самостоятельно дают задание надувать шарики, чтобы легкие под действием положительного давления быстрее и лучше расправлялись после наркоза. Обязательно несколько раз в день заставляют ворочаться сбоку на бок, чтобы запустить перистальтику кишечника.
Как это возможно после операции, когда все болит?
В реанимации пациент обезболен всегда. Адекватное обезболивание - это залог быстрого выздоровления. При этом анестезиологу приходится искусно балансировать между полноценным обезболиванием и сохранением адекватности и работоспособности пациента – чтобы не превратить его в «овощ».

Реанимация – одно из самых загадочных подразделений любой больницы
Фото: Юлия КОРЧАГИНА. Перейти в Фотобанк КП
А почему некоторые пациенты в реанимации лежат без сознания?
Некоторые обстоятельства, например, тяжелая черепно-мозговая травма или сепсис сами по себе могут вызвать кому, то есть глубокое угнетение центральной нервной системы, при котором полностью отсутствует сознание и нет реакции на внешние раздражители. Человек уже в таком состоянии поступает в реанимацию, и задача врачей пациента из него вывести, устранив причину.
Но иногда больного вводят в так называемую искусственную кому по показаниям, когда ему тяжело существовать в сознании. Например, чтобы избавить его от боли и рвотного рефлекса при проведении ИВЛ.
Но и в том, и в другом случае задача медиков – сделать кому контролируемой и управляемой, чтобы она не привела к смерти человека.
А еще – проявить уважение и обеспечить адекватное качество жизни, ведь человек даже в коме остается человеком. Он всегда должен быть чист и опрятен. Поэтому медсестры отделения интенсивней терапии проводят ежедневную, а если требуется – несколько раз в день, санитарную уборку тела, при необходимости стригут ногти. Мужчин даже бреют, пусть он об этом даже не подозревает.
Медсестры также проводят пациенту в коме все, что в сознании он мог бы делать сам. Например, переворачивают его сбоку на бок для профилактики пролежней и пневмонии.
По существующему порядку для ухода каждого пациента в коме должна быть отдельная медсестра, и она, учитывая его состояние, находится при нем неотрывно в течение всей смены. Как с маленьким ребенком.
Как долго лежат в реанимации?
Все зависит от того, как идет процесс восстановления. Минимальный срок – сутки, в среднем 2 – 3 дня. А вообще - до состояния, когда организм сможет функционировать самостоятельно без нужды круглосуточного за ним наблюдения.
Если есть сопутствующая патология, то задача реаниматологов компенсировать человека хотя бы до предоперационного состояния. Например, пациент после относительно простой операции по удалению щитовидной железы может лежать в реанимации и месяц – из-за, допустим, сердечно-сосудистых осложнений.
И как все это время они ходят в туалет?
«По-маленькому», как правило, через катетер: это необходимо для контроля диуреза, то есть суточного объема выделяемой жидкости - по нему оценивается работа почек. Во всех остальных случаях – на судно.
Не будем забывать, что в реанимации пациентам в силу тяжелого состояния требуется постельный режим. Но даже если допустить, что человек «по стеночке» и смог бы сам добраться до туалета, отключать его от аппаратов, обеспечивающих мониторинг жизнедеятельности, - неоправданный риск.
Правда ли что в реанимации пациенты лежат голышом?
Да. Это необходимо, чтобы обеспечить мгновенный доступ ко всем частям тела, которые могут понадобиться при резком нарушении жизненных показаний. В критических ситуациях, например, при остановке сердца, у врачей нет времени снимать одежду. Дефибрилляция или массаж сердца должны быть проведены по первой необходимости.
Кроме того, отсутствие одежды облегчает подключение многочисленных датчиков, трубочек и катетеров, а также помогает пациентам соблюдать гигиену.
А они не мерзнут?
В реанимации каждое койко-место оснащено специальными термоматрасами и термоодеялами. Кстати, несмотря на постоянную ротацию пациентов мы стараемся в моменте разделять палаты на мужские и женские. Если сделать это не получается, то мужские и женские койки отгораживаем друг от друга ширмой. Пациентов нужно избавить от любого дискомфорта настолько, насколько это возможно.
Почему в реанимацию не пускают родственников?
Требования эпидемиологической безопасности и здравого смысла. У онкобольных итак снижен иммунитет, да они еще ослаблены после тяжелой операции - зачем нести в реанимацию лишнюю инфекцию, которая для их жизни представляет абсолютно реальную угрозу?

Реанимация – одно из самых загадочных подразделений любой больницы
Фото: Юлия КОРЧАГИНА. Перейти в Фотобанк КП
Теперь представьте: лежит пациент, к которому подключено множество разных трубочек, из некоторых даже вытекает нечто непонятного цвета – будет ли он рад, чтобы его таким увидели родственники? А пойдет ли это на пользу самим родственникам – ведь бывают слишком впечатлительные люди. Ну и, наконец, каково будет на этом свидании соседу по палате – вряд ли и он захочет, чтобы его видели в таком состоянии совершенно незнакомые ему люди.
Почему в реанимации нельзя пользоваться телефоном?
Разговор по телефону может действовать угнетающе на рядом лежащего пациента – если он с тяжелым болевым синдромом или он находится в состоянии послеоперационного негативизма, когда все раздражает, все причиняет моральный дискомфорт. А наушниками пользоваться нельзя, чтобы не занести ушную инфекцию.
Телефон - нельзя, ну хоть читать-то можно?
Пожалуйста. Выздоравливающие пациенты и читают, и кроссворды разгадывают. Достаточно попросить медсестру, она принесет из отделения и нужную литературу и очки.
Правда ли, что в реанимации свет не выключают даже ночью?
Яркий верхний свет в палатах на ночь выключаем обязательно – чтобы выздоравливать, пациент должен спать. Другое дело, что абсолютной темноты, как дома, в реанимации не бывает: все мониторы имеют подсветку, на посту, в общих коридорах даже ночью обязательно горит свет, так как медсестра должна иметь возможность моментально сориентироваться в случае экстренной ситуации, а не искать в темноте выключатель, теряя драгоценные секунды.
Как говорил Воланд, «человек смертен, но это было бы еще полбеды, плохо, что он иногда внезапно смертен». Задача реанимации – вовремя распознать и устранить эту угрозу внезапной смерти. Если бы не было отделений интенсивной терапии, многие направления медицины до сих пор топтались бы на уровне глухого средневековья, ведь обширные операции – на органах грудной клетки и брюшной полости, головном мозге, костных структурах скелета - вообще были бы невозможны.
ЧИТАЙТЕ ТАКЖЕ
Станет мамой без матки. Врачи из Барнаула помогли женщине с редким синдромом
В Барнауле медики помогут пациентке без матки стать биологической мамой (подробнее)